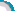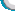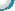| 患者女,63岁,因双眼翼状胬肉于2009年5月12号在我院行翼状胬肉单纯切除术,术后滴左氧氟沙星及复方新霉素眼水,和重组牛碱性成纤维细胞生长因子凝胶,右眼术后刺激症状一直较重,鼻侧角膜上皮持续缺损,左眼恢复良好。7月后复诊发现:VOD0.3,右眼睑轻度水肿,球结膜混合充血(++),轻度水肿,鼻侧近角膜缘处透明角膜上皮缺损,表面清洁,基质层明显变薄,瞳孔圆,眼压:43mmHg,,细菌培养阴性。考虑翼状胬肉术后角膜溶解,并继发性青光眼(激素性),随收入院行羊膜移植加结膜覆盖术,术后停用复方新霉素眼水,并给与拉坦前列素控制眼压。20天后复诊见鼻侧角膜穿孔,虹膜脱出,再次入院行板层角巩膜移植术,术中6.75mm环钻打印,包括部分鼻侧巩膜,仔细清理病灶区残存羊膜和结膜,并剖切植床,取甘油保存的角膜材料,制作同样大小的板层植片,间断缝合后,角膜侧切口,注入粘弹剂,恢复脱出的虹膜组织,加压包扎。第二天开始滴左氧氟沙星眼水及重组牛碱性成纤维细胞生长因子凝胶,1月后检查,VOD4.0,角膜植片半透明,前房恢复,瞳孔不圆、晶体无混浊,眼底看不清,目前仍在复诊中。。
2 讨论
多种致病因素所引起的非感染性角膜溃疡称为角膜融解。可单独发生如Mooren角膜溃疡;也可伴发于各种胶原血管性疾病,如Wegener肉芽肿;某些影响眼表组织完整的因素,如暴露性角膜炎、神经营养性角膜炎及眼部手术后的持续性上皮缺损等也可导致角膜融解的发生。眼部手术后所引起角膜融解的病因分为二型,①周边型:手术创伤和炎症、以及缝线异物的炎症,改变宿主抗原,直接产生对抗角膜、巩膜和结膜的自身免疫反应;②中央型:术后神经营养障碍所致上皮缺损的结果,多见于KCS或胶原血管性疾病的手术患者[1]。本病例属于周边型。因刺激症状一直较重,长期应用含激素的眼水,导致眼压升高,同时又抑制了结膜、角膜上皮的生长,更加重加速了角膜的溶解。翼状胬肉是眼科常见病,手术开展非常广泛,手术本身并不复杂,但严重并发症的发生却可致患眼失明。因此,在临床工作中应注意:术前询问并检查有无睑内翻倒睫,慢性睑缘炎,干眼症,胶原血管性疾病,并行相关治疗;术中,避免角膜创面过深、过宽,建议胬肉切除时联合羊膜移植或干细胞移植,不宜做单纯切除术,术后应向患者强调每日复查的重要性和必要性,以便及早发现问题,解决问题。 |